Quel dépistage proctologique des femmes

Laurent ABRAMOWITZ

Anne LAURAIN
Outre les organes génitaux et la cavité buccale, le virus HPV contamine également l’anus lors des contacts intimes. En population générale, le taux d’infection anale à HPV est ainsi de 12%, 50% et 40% respectivement chez les hétérosexuels masculins, les homosexuels masculins et les femmes. Chez les patients infectés par le VIH, ces prévalences doublent.
Par ailleurs, les études chez les femmes ont rapporté des taux d’infection 2 fois plus important au niveau de l’anus qu’au niveau du col utérin. L’anus serait ainsi un réservoir privilégié avec une contamination lors des caresses du périnée, de l’anus ou lors de l’application d’un gel lubrifiant. Cette infection est le plus souvent asymptomatique, mais elle peut être responsable de condylomes, de dysplasies de bas (AIN1) et haut grade (AIN 2-3) ou de carcinome épidermoïde de l’anus. Ce dernier est rare (1,5% des cancers digestifs) avec 4153 cas en France (1661 nouveaux cas par an) (1) mais son incidence augmente (+ 5,7% par an sur la période 2010-2018 selon l’INCA). Il touche plus fréquemment les femmes avec un sexe ratio de 2 et un pic d’incidence vers 60 ans. Lorsqu’il touche les hommes, il s’agit le plus souvent d’hommes ayant des rapports sexuels avec les hommes (RR de 19) et/ou infectés par le VIH (RR de 85) (2). C’est la raison pour laquelle le seul dépistage actuellement recommandé en France (rapport Morlat) touche cette dernière population mais aussi les femmes VIH avec antécédent de lésions HPV anogénitales.
Par ailleurs, les femmes non infectées par le VIH mais avec antécédents de dysplasie sévère ou de cancer génitaux ont également une augmentation du risque de cancer de l’anus (2) :
|
Femmes non VIH avec antécédents de : |
Risque Relatif de cancer anal/population générale |
|
2-16 |
|
48 |
|
10 |
Elles pourraient donc idéalement bénéficier d’une surveillance proctologique mais, les modalités font débat. Pour les personnes infectées par le VIH (rapport Morlat), il est recommandé de réaliser un examen proctologique avec anuscopie standard car les taux d’infection anal HPV dans cette population (79% chez les femmes, 46% chez les hétérosexuels et 93% chez les homosexuels masculin) ne permettent pas de réaliser un triage avec un frottis. La dysplasie est également très élevée (9 à 24%), avec les problèmes de sensibilité et de spécificité du frottis que l’on connait. Dans la population générale, chez les femmes non VIH, le taux d’infection anale à HPV oncogène étant de 23% (3), ce test ne semble pas non plus discriminant. Par contre, chez les femmes avec dysplasies de haut grade ou cancer génitaux récidivant, il parait utile de réaliser un examen proctologique plus ou moins orienté par les résultats d’un frottis anal (HPV et cytologique). Le bon sens recommande, de toute façon, de réaliser cet examen au moindre symptôme anale (douleur, saignement, tuméfaction ou prurit). Le ou les partenaires doivent également être dépisté au niveau de l’anus et du sexe. Cependant, cette proposition de dépistage proctologique chez ces femmes devra être testée et validée (ou invalidée) dans les années à venir. En dehors de l’anuscopie standard disponible chez tous les proctologues et bon nombre des 3000 gastroentérologues Français, nous disposons de la possibilité de regarder l’anus (marge et canal) avec une anuscopie haute résolution (AHR) qui est l’équivalent du colposcope des gynécologues. Sa place n’est pas clairement définie. Elle est très peu disponible (moins de 20 centres en France à ma connaissance), non cotée et très consommatrice de temps (6 à 8 patients par demie journée). Elle doit donc être réservé à une minorité de patients. Une bonne indication est le patient à risque, ayant un anus dyschromique (photo) difficile à examiner, même par un opérateur expérimenté.
En cas de lésions anales visibles (quel que soit le type d’anuscopie), elles sont traitées par la pommade imiquimod, au bistouri électrique (sous anesthésie locale ou générale) ou avec des infra-rouge. Il est alors important de revoir la patiente pour traiter les fréquentes récidives jusqu’à disparition complète des lésions. En l’absence de lésion, la fréquence du suivi n’est pas codifiée. Pour ma part je revoie au moins une fois par an les patients (hommes et femmes) ayant un antécédent de dysplasie sévère de l’anus et/ou des partenaires multiples. Les modalités du suivi des dysplasies anales sévères, sont actuellement en cours d’analyse dans une cohorte Française du GREP (Groupe de Recherche En Proctologie de la Société Nationale Française de Colo-Proctologie).
Devant la difficulté de mise en œuvre de cette prévention secondaire, il est indispensable d’y associer une prévention primaire avec la vaccination des filles et des garçons dont l’efficacité dans la prévention du cancer et son absence de dangerosité est clairement validé. Quelques travaux récents ont également montré l’efficacité du vaccin pour diminuer les récidives après traitements des dysplasies anales de haut grades, mais leur faible niveau de preuve nécessitera la mise en place d’études randomisées.
BIBLIOGRAPHIE
- Abramowitz L, Lacau Saint Guily J, Moyal-Barracco M, Bergeron C, Borne H, Dahlab A et al. (2018). Epidemiological and economic burden of potentially HPV-related cancers in France. PLoS ONE 13(9): e0202564.
- Clifford GM, et al. A meta-analysis of anal cancer incidence by risk group: Toward a unified anal cancer risk scale. Int J Cancer. 2021 Jan 1;148.
- Lucine Vuitton, Elise Jacquin, Anne-Laure Parmentier et al. Clin Gastroenterol hepatol 2018;16:1768-76.
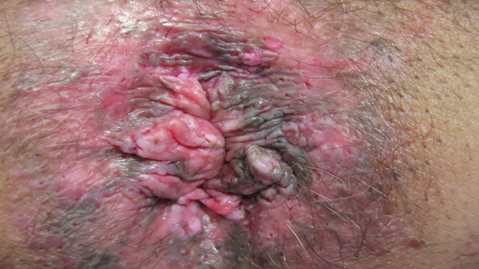
Photo : Anus dyschromique.







